

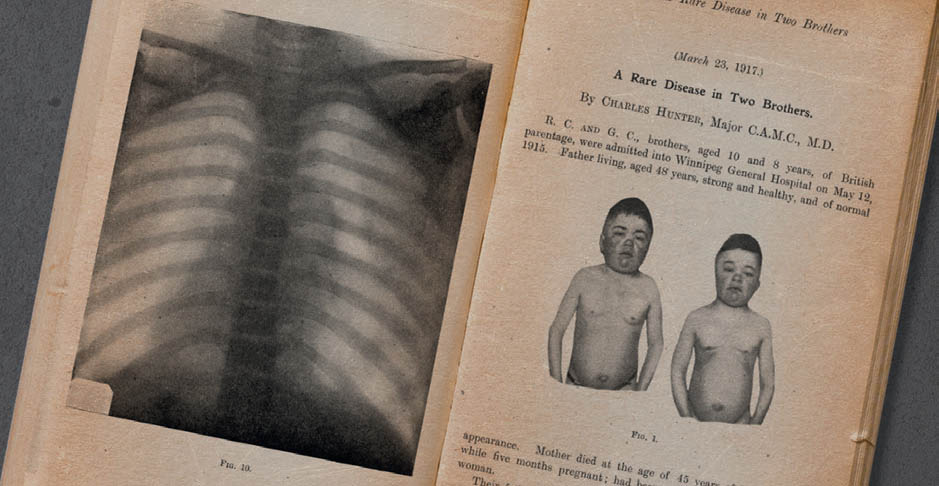
Заболевание описано канадским врачом Чарльзом Хантером в 1917 году
Eсли поставили диагноз наследственного заболевания
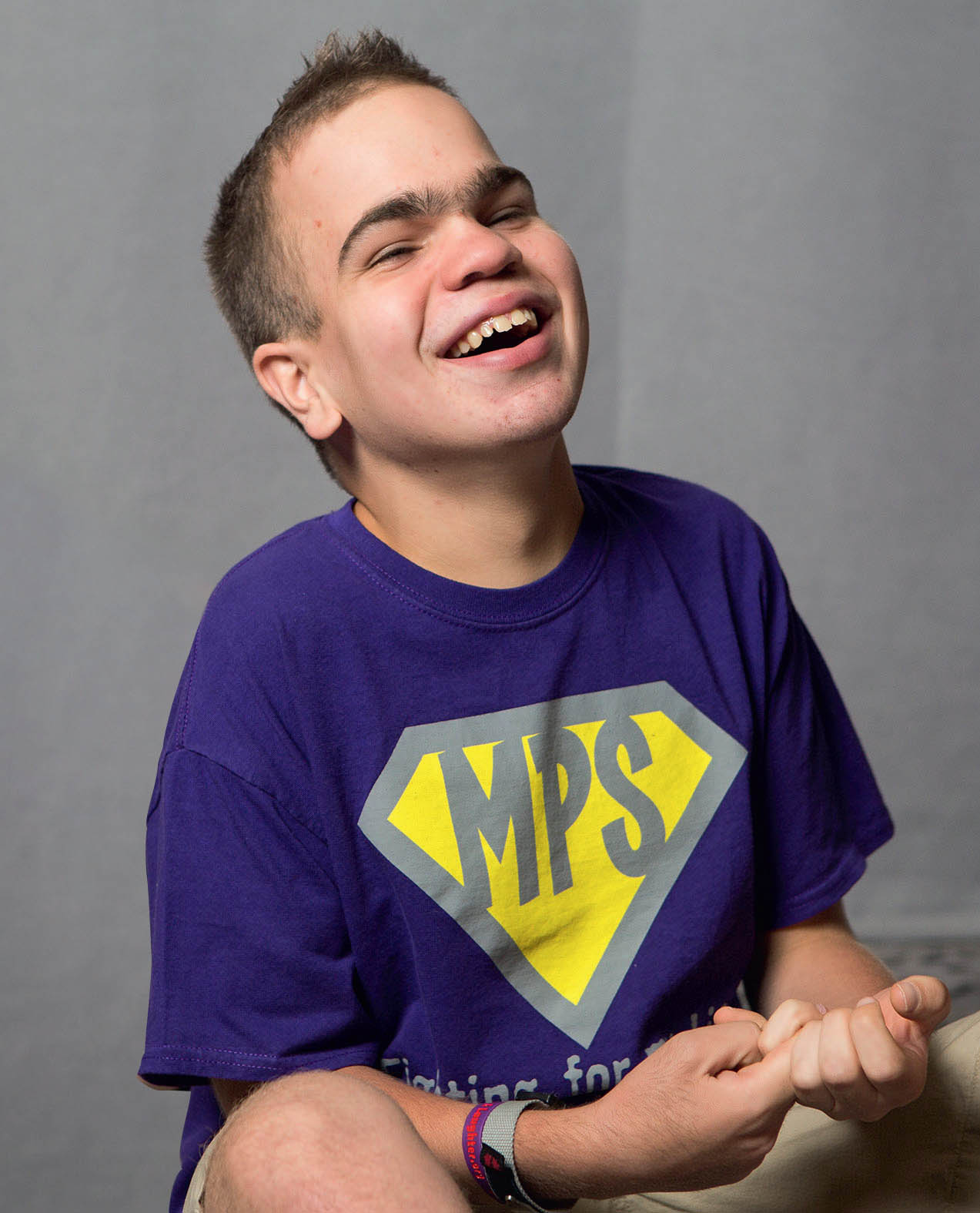
Эта брошюра для тех, кто только столкнулся с диагнозом «синдром Хантера». Это очень сложно представить, что ребенку или кому-то из близких поставлен диагноз наследственного заболевания. Каждого переполняют разные чувства и мысли. Почему это случилось? Кто в этом виноват? Можно ли что-то исправить? Не допустили ли врачи ошибку? В этой ситуации легко впасть в панику или депрессию, начать искать виноватого или обвинять самого себя в том, что произошло.
Основные причины страха – это незнание и недостаток информации. Конечно, прочитав эту маленькую брошюру, вы не сможете получить ответы на все вопросы. Она содержит только некоторые факты, но, возможно, она поможет вам сделать первый шаг, взглянуть в лицо проблеме, не прятаться от нее и перестать бояться.
Основная задача врачей, близких и самого пациента – сделать жизнь при синдроме Хантера максимально комфортной, снизить риск тяжелых осложнений, замедлить прогрессирование болезни, смягчить основные симптомы.
Синдром Хантера, или мукополисахаридоз II, – одна из самых частых форм мукополисахаридозов
О заболевании
Синдром Хантера, или мукополисахаридоз II (МПС II), – одна из самых частых форм мукополисахаридозов (МПС). Впервые заболевание было описано у двух братьев канадским врачом Чарльзом Хантером в 1917 году.
В мире сейчас живет более 2000 пациентов с болезнью Хантера.
МПС II типа является очень многоликим заболеванием, включающим как очень тяжелые, так и более легкие формы болезни.
К сожалению, вылечить данное заболевание пока невозможно, но существует множество подходов поддерживающей терапии, позволяющих существенно улучшить качество жизни пациентов. В 2006 году появился первый препарат, который позволяет замедлить прогрессирование болезни, смягчить некоторые проявления. Помимо препарата необходимо не забывать о симптоматической терапии, физиотерапии, реабилитации и позитивном отношении членов семьи к жизни.
Патогенез
МПС II типа – очень редкое заболевание. По оценкам специалистов, его частота – приблизительно 1 на 100 000 новорожденных. Но точно частоту болезни никто не знает, так как массового обследования на это заболевание не проводится.
При всех мукополисахаридозах нарушается обмен (расщепление) гликозаминогликанов (ГАГ) – особых структурных компонентов соединительной ткани. ГАГ – это длинные цепочки молекул сахара, которые соединяются с белками и служат важным строительным материалом для костей, хрящей, кожи, сухожилий, клапанов сердца и многих других тканей.
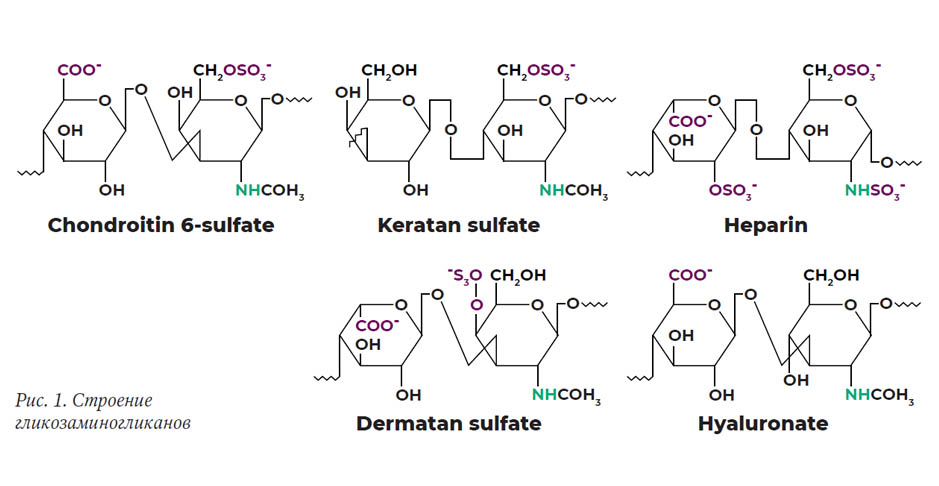
ГАГ содержатся в вязкой синовиальной жидкости, которая увлажняет суставы, входят в состав клапанов сердца, суставов и сухожилий. В норме происходит постоянный процесс образования новых ГАГ и расщепление старых. Для процесса расщепления и переработки ГАГ необходима группа особых белков-ферментов. Для того чтобы расщепить ГАГ, ферменты работают по очереди, друг за другом и расщепляют длинную молекулу ГАГ на части. У больных с МПС отсутствует фермент (особый для каждого типа МПС), который необходим для расщепления определенного ГАГ (рис. 1).
У больных с МПС II типа происходит нарушение работы особого фермента, называемого идуронат-2-сульфатаза, который необходим для расщепления двух ГАГ – дерматансульфата и гепарансульфата в особых структурах клеток – лизосомах. При МПС II типа фермент полностью отсутствует или его активность снижена.
Нерасщепленные дерматансульфат и гепарансульфат сами по себе не токсичны, но, постепенно накапливаясь в клетках, вызывают нарушения их работы.
Тяжесть заболевания определяется степенью активности фермента идуронат-сульфатазы. Исследования показали, что при более легких формах болезни активный фермент присутствует в организме в небольшом количестве, но в лаборатории точно измерить, какая активность фермента будет в разных клетках в организме, невозможно. Поэтому, к сожалению, в настоящее время нет способа точно спрогнозировать, тяжелой или легкой будет болезнь.
Форма заболевания устанавливается клинически врачом по совокупности симптомов и быстроте прогрессирования заболевания. При определенных мутациях в гене – например, при выпадении всего гена (полная делеция гена) или его больших участков (делеции экзонов) – болезнь будет сопровождаться поражением нервной системы. Но для всех мутаций точно установить такие корреляции невозможно, тем более что многие мутации являются уникальными, и они описаны только у одного больного и одной семьи в мире.
Наследование: почему мальчики?
Синдром Хантера имеет рецессивный Х-сцепленный тип наследования. Это означает, что ген заболевания находится на Х-хромосоме.
Чтобы понять, как заболевание наследуется, необходимо пояснить основные понятия генетики. У каждого человека имеется двойной набор генов, один из которых он получает от матери, другой – от отца. Х- и Y-хромосомы определяют пол человека. Мужчины имеют одну Х-хромосому, полученную от матери, и одну Y-хромосому от отца. У женщин в наличии две Х-хромосомы от матери и от отца, то есть МПС II типа болеют только мальчики, а девочки за исключением редких казуистических случаев никогда не имеют симптомов заболевания.
Если женщина является носителем МПС II типа, то существует 50-процентный риск, что она передаст заболевание своему сыну вместе с геном МПС II типа, находящемся на Х-хромосоме. Однако, если ребенок получит здоровую Х-хромосому, заболевания не возникнет. Также существует 50-процентная вероятность, что дочь женщины-носительницы также будет носителем заболевания и в будущем сможет передать болезнь внуку.
Носителями заболевания также могут быть и сестры матери, поэтому очень важно уточнить, является ли мать ребенка носителем болезни, и при необходимости обследовать родственниц женского пола в семье матери.
Следует также отметить, что мать больного ребенка в ряде случаев может не являться носителем заболевания, и риск повторного рождения в семье больного ребенка минимальный.
Для определения носительства МПС II типа используется ДНК-анализ. Определение активности фермента не является достоверным методом.

Все семьи с МПС II типа должны обязательно пройти медико-генетическое консультирование и получить полную информацию от врача-генетика о риске повторного проявления данного заболевания в семье или обсудить другие вопросы, связанные с наследованием заболевания. В России медико-генетические консультации работают в каждом регионе.
Как устанавливают диагноз
Врачи на основании клинических симптомов могут заподозрить болезнь. Затем проводятся лабораторные тесты и инструментальное исследование. Поскольку разные типы МПС очень похожи по клиническим проявлениям, необходимо подтвердить диагноз с помощью лабораторных методов.
На первом этапе проводится определение уровня экскреции ГАГ в моче, который у пациентов с МПС выше, чем у здоровых людей.
В дальнейшем рекомендуется проведение ДНК-диагностики (если активность фермента была снижена) у ребенка, а затем у матери для уточнения, является ли она носителем болезни.
Клинические проявления
Степень выраженности клинических проявлений при синдроме Хантера различна. Известны крайне тяжелые формы заболевания, которые проявляются уже в раннем детстве, и довольно легкие, мягкие формы болезни. В некоторых случаях наличие синдрома Хантера не влияет на продолжительность жизни пациента, но качество жизни, безусловно, страдает при всех формах болезни.
Основная задача врачей, близких и самого пациента – сделать жизнь при синдроме Хантера максимально комфортной, снизить риск тяжелых осложнений, замедлить прогрессирование болезни, смягчить основные симптомы заболевания.
Далее описаны различные проблемы, которые могут возникнуть у пациентов с синдромом Хантера. Однако с учетом большой вариабельности клинических проявлений они могут встречаться далеко не у каждого пациента даже в одной семье.
Необходимо понимать, что синдром Хантера – прогрессирующее мультисистемное заболевание, и проблемы пациентов не ограничиваются поражением скелета и суставов: страдают нервная система, органы зрения, слуха, сердечно-сосудистая и бронхолегочная системы.
Раннее развитие, рост
Дети с тяжелыми формами синдрома Хантера рождаются, как правило, крупными и до двух лет прибавляют в росте и весе быстрее, чем обычные. В более старшем возрасте прибавка весо-ростовых показателей приостанавливается, и пациенты с МПС II типа имеют более низкий по сравнению со здоровыми сверстниками рост. При более легких формах рост может быть в норме.
Умственное развитие
Умственное развитие детей с синдромом Хантера зависит от формы заболевания. При тяжелом течении вследствие накопления гликозаминогликанов (ГАГ) в головном мозге ребенка в возрасте от двух до четырех лет постепенно отмечается задержка психоречевого развития, а впоследствии дети теряют ранее приобретенные навыки.
Степень интеллектуального дефицита варьируется: некоторые мальчики с синдромом Хантера способны произнести лишь несколько слов, другие могут говорить развернутыми предложениями, читать и рассказывать стихи. Многие родители отмечают, что очень важно заниматься с ребенком как можно больше, особенно в раннем возрасте, до того как болезнь затронула интеллектуальные функции.
Даже после утраты речи дети сохраняют способность к эмоциональным переживаниям, способны понимать своих близких, испытывать радость и огорчение.
У пациентов с легкой формой синдрома Хантера интеллект может быть в пределах нормы. Некоторые взрослые пациенты имеют высшее образование и высокий социальный статус.
Внешние особенности
Внешний вид пациентов с тяжелой формой синдрома Хантера необычен, и они больше похожи друг на друга, чем на своих родителей и здоровых братьев и сестер. Изменения строения лица обозначают специальным термином «гаргоилизм», или огрубление черт лица. У пациентов крупная голова, короткая шея, круглое лицо, широкий нос с широкой запавшей переносицей. Это в большей степени характерно для тяжелой формы болезни. При легкой и промежуточной формах заболевания особенности внешнего вида столь незначительны, что могут быть видимы только врачам, а близкие и знакомые могут их совершенно не замечать.
При МПС II типа кожа толстая и жесткая, что затрудняет забор крови и использование внутривенных катетеров.
Скелет, опорно-двигательная и костно-суставная система
При МПС II типа, как и при всех других формах мукополисахаридозов, существуют проблемы с формированием и ростом костей. Поражение многих костей с изменением их формы называют множественным дизостозом. При тяжелой форме синдрома Хантера изменяется строение позвонков. Один или два позвонка в середине спины иногда бывают меньше, чем остальные, и они слегка сдвинуты. Такое смещение позвонков может быть причиной развития искривления позвоночника – появления кифоза или горба. Обычно при данном заболевании искривление позвоночника довольно легкое и не нуждается в лечении. Если искривление позвоночника или сколиоз прогрессируют, то требуется медицинская помощь.
Самые серьезные, опасные и жизнеугрожающие проблемы связаны с деформацией и особенностями строения шейного отдела. Если спинной мозг будет сдавлен или поврежден (шейная миелопатия), нарушится иннервация всех частей тела, что приведет к слабости конечностей (парезы), нарушениям ходьбы, контроля над тазовыми функциями (мочеиспускание и дефекация), а иногда даже дыхания.
Тугоподвижность суставов характерна для всех форм мукополисахаридозов. С годами тугоподвижность суставов может прогрессировать и стать причиной болей. Из-за ограничения подвижности суставов и особенностей строения мелких костей кисти пальцы рук становятся жесткими и искривляются, формируя так называемую когтистую кисть. Из-за тугоподвижности крупных суставов и особенностей строения костей пациенты ходят с слегка согнутыми коленями и бедрами.
У некоторых пациентов развивается Х-образное искривление нижних конечностей (вальгусная деформация). Большинство врачей считает, что данная деформация носит приспособительный характер, помогая пациенту распределять вес, поэтому оперативную коррекцию в раннем возрасте лучше не проводить. Кроме того, в связи с слабостью связочного аппарата и при нарушениях структуры костей операция может быть неудачной и деформация вернется спустя какое-то время.
В ряде случаев возникает поражение головок бедренных костей (асептический некроз), что может приводить к болевому синдрому и изменению походки по типу утиной.
Органы дыхания
Нарушение дыхательной системы у пациентов с МПС связано как с особенностями строения скелета, хрящей трахеи и ребер, так и с накоплением ГАГ в мягких тканях (увеличиваются аденоиды, слизистые, выстилающие дыхательные пути, становятся рыхлыми, гипертрофированными, в результате чего просвет дыхательных путей уменьшается).
Трахея у пациентов с МПС более гибкая и мягкая из-за неправильного строения образующих ее хрящевых колец. Кроме того, она сужается из-за скопления слизи. Процесс дыхания у пациентов с МПС нарушен. Важно понимать, что недостаточное снабжение тканей кислородом (гипоксия) влияет на функцию всех органов, поэтому улучшение дыхательной функции – одна из первоочередных задач.
Проблемы с дыханием усугубляет измененное строение грудной клетки: вследствие нарушения сочленения между ребрами и грудиной грудная клетка «жесткая» и не может двигаться свободно, не позволяя легким набрать большой объем воздуха. Проблема усугубляется еще и тем, что увеличенные печень и селезенка поджимают диафрагму и затрудняют нормальную экскурсию легких. Эти особенности приводят к тому, что пациенты хуже переносят инфекции верхних дыхательных путей и легких.
Первыми симптомами нарушений функции верхних дыхательных путей могут служить ночной храп, шумное дыхание, обструктивное ночное апноэ (кратковременные, до нескольких секунд задержки дыхания во время ночного сна). Такие проявления должны настораживать, так как в дальнейшем могут прогрессировать и приводить к развитию осложнений со стороны других органов (сердце, головной мозг).
Пациенты с МПС склонны к развитию отитов, ринитов и воспалению легких, поэтому антибактериальную терапию следует начинать уже на ранних стадиях заболевания. Несомненно, нужно консультироваться со специалистами, а не заниматься самолечением.
Несмотря на редкость и тяжесть заболевания, следует помнить, что вакцинация пациентам с МПС обязательна, так как помогает предотвратить развитие заболеваний, поражающих легкие, в том числе важно не пропустить вакцинацию против пневмококковой инфекции.
Сердечно-сосудистая система
Практически у всех пациентов с МПС II типа наблюдается патология сердечно-сосудистой системы: утолщение стенок сердца, снижение сократительной способности сердечной мышцы, изменения со стороны клапанного аппарата (уплотнение створок и хорд клапанов).
При осмотре пациентов с синдромом Хантера врач может обратить внимание на наличие шумов в сердце. Как правило, это связано с поражением клапанов: поврежденный клапан закрывается неплотно, при сокращении сердца небольшое количество крови движется в обратном направлении, что и вызывает шум, который слышит врач. Чаще всего поражаются аортальный и митральный клапаны.
Поражение легких, о котором написано выше, также может стать причиной изменений со стороны сердца. Прокачивание крови через измененные легкие приводит к перегрузке правых отделов сердца, и развивается правосторонняя сердечная недостаточность.
При тяжелой форме синдрома Хантера вследствие накопления гликозаминогликанов непосредственно в сердечной мышце может развиться кардиомиопатия.
Ротовая полость и зубы
У пациентов с МПС II типа зубы покрыты хрупкой эмалью, что приводит к быстрому развитию кариеса. Очень важно тщательно ухаживать за зубами и регулярно их чистить.
Брюшная полость
При синдроме Хантера печень и селезенка увеличены из-за накопления ГАГ (гепатоспленомегалия). Увеличение печени обычно не приводит к нарушению ее функции, но может влиять на переносимость той или иной пищи, а также усугублять дыхательные проблемы.
При мукополисахаридозах, как правило, живот увеличен в объеме за счет гепатоспленомегалии и слабости прямых мышц живота. Также часто возникают сочетанные или изолированные грыжи (пупочная, паховая, пахово-мошоночная и средней линии живота). Как правило, планового оперативного лечения требуют паховые грыжи, однако грыжи могут возникнуть вновь. Пупочные грыжи небольших размеров обычно не требуют оперативного лечения. Решение о необходимости операции должно приниматься совместно с лечащим врачом: показанием к срочной операции служит ущемление грыжевого выпячивания.
У больных с МПС II типа нередко наблюдается неустойчивый стул (запоры или диарея). Причина этого до конца непонятна. Возможно, нарушается функция вегетативной нервной системы, поскольку ГАГ накапливаются в нервных клетках кишечника. Диарея может исчезать с возрастом, но во время приема антибиотиков появляться вновь. Если диарея возникла из-за приема антибиотиков, врачи могут назначить препараты, способствующие нормализации микрофлоры кишечника. Если пациент мало двигается, то могут развиться запоры. В этом случае эффективно увеличение в рационе количества грубой пищи (клетчатки).
Нервная система
Задержка и регресс психомоторного развития при МПС II типа связаны с непосредственным накоплением ГАГ в клетках мозга. Также свою лепту вносят неадекватная вентиляция и гипоксия головного мозга, повышение внутричерепного давления вследствие гидроцефалии, нарушение познавательных способностей вследствие снижения зрения и слуха. Грозным осложнением при тяжелых формах МПС II типа является нарушение циркуляции спинномозговой жидкости c развитием гидроцефалии. В этом случае пациенты жалуются на головные боли, у детей обращают на себя внимание беспокойство, рвота, задержка развития. Необходима консультация нейрохирурга для решения вопроса оперативного или медикаментозного лечения данного осложнения.
Если возникают подозрения на гидроцефалию, то необходимо провести компьютерную томографию или МРТ. Осмотра глазного дна окулистом недостаточно для постановки диагноза, так как гидроцефалия у детей с МПС II типа может протекать и без застойных изменений на глазном дне.
Оперативное лечение гидроцефалии заключается в том, что в желудочки головного мозга вводят тонкую трубку (шунт), которая откачивает лишнюю жидкость в брюшную полость. У такого шунта есть чувствительный к давлению клапан, который позволяет откачивать цереброспинальную жидкость, когда давление спинномозговой жидкости становится слишком высоким.
Еще одним осложнением со стороны нервной системы может быть карпальный синдром (запястный синдром, туннельный синдром) – распространенная проблема у пациентов с МПС. Нервы проходят через запястье между запястными костями и связками. Утолщение связок за счет накопления ГАГ оказывает давление на нервы. Проявлением этого синдрома могут быть боль и онемение пальцев рук и трудности c захватом предметов.
Для диагностики измеряют скорость проведения нервного импульса в области кисти. Это простая процедура, позволяющая установить наличие или отсутствие повреждения нервов.
Некоторые нарушения нервной системы (двигательные расстройства) являются вторичными и в большей степени связаны с поражением скелета.
Органы зрения
Накопление ГАГ происходит во многих тканях, в том числе и в роговице, поэтому может наблюдаться ее помутнение (крайне редко встречается при МПС II, но часто при МПС I, VI). Одним из признаков изменения роговицы является непереносимость яркого света, так как помутнение вызывает неправильное преломление света. В этом случае могут помочь солнечные очки. Если помутнение роговицы тяжелое, то ухудшается зрение, особенно при тусклом свете.
Отложение ГАГ в сетчатке может привести к потере периферического зрения и никталопии (куриной слепоте). Ребенок может пугаться и отказываться ходить в темное время суток. Желательно оставлять ночник включенным в спальне и коридоре.
Иногда могут возникать проблемы со зрением, вызванные изменениями в сетчатке глаза или глаукомой (повышенным внутриглазным давлением), поэтому регулярные осмотры офтальмолога необходимы. С помощью специальных исследований офтальмолог поможет определить, из-за чего происходит ухудшение зрения.
Органы слуха
При мукополисахаридозах тугоухость может быть нейросенсорной (связана с нарушением чувствительных (волосковых) клеток в улитке), кондуктивной (связана с нарушением звукопроводящих путей) или смешанной (комбинация двух типов).
При синдроме Хантера тугоухость чаще носит смешанный характер и прогрессирует с возрастом. Различают три степени тугоухости – легкую, умеренную и тяжелую. В зависимости от типа и тяжести поражения слуха применяют различные подходы к коррекции. Крайне важно как можно раньше заметить признаки снижения слуха, так как без коррекции тугоухость мешает нормальному развитию и обучению пациентов. Фактором, усугубляющим нарушение слуха, являются частые инфекции среднего уха (отиты).
Лечение, наблюдение и плановые обследования
Врачами-экспертами из разных стран созданы рекомендации по наблюдению, диагностике и лечению пациентов с МПС II типа. В данном разделе мы кратко расскажем о них.
Для того чтобы оценивать состояние пациента, эффект проводимой ферментной терапии, физиотерапии, существуют различные тесты и шкалы. Очень важно не отказываться от проведения этих исследований, потому что они помогают врачам объективно оценивать со-стояние пациента, обосновать лечение или внести изменения в программы реабилитации и абилитации.

Шестиминутный тест ходьбы. Является самым известным. Суть этого теста очень простая – оценить выносливость пациента. Пациенту предлагают ходить по длинному коридору в течение шести минут. Тест оценивается количеством пройденных шагов за это время. Когда проводили первые клинические испытания препарата для лечения МПС разных типов, исследователи оценивали этот показатель до и после начала ферментной терапии и сравнивали с группой пациентов, получавших плацебо. Именно этот тест показал, что ферментная заместительная терапия улучшает выносливость пациентов и их двигательную активность.
Легочные функциональные тесты. Чтобы оценить степень ограничения дыхания, врач может провести легочные функциональные тесты. Легочные функциональные тесты определяют, какой максимальный объем воздуха может вдохнуть пациент и насколько быстро происходит газообмен. Эти тесты могут выявить заболевания легких, определить степень поражения и оценить эффективность лечения. Тесты обычно выполняются с использованием специального оборудования. Во время исследования нужно по команде вдыхать, задерживать воздух, выдыхать. Исследование функции легких не представляет риска здоровью.
Выслушивание (аускультация) сердца должно быть обязательным и регулярным исследованием для пациентов с мукополисахаридозами.
Ультразвуковой метод является важным методом изучения сердца – эхокардиография (Эхо-КГ), которая безопасна, безболезненна и высокоинформативна. Современные приборы позволяют получить одно- , двух- и трехмерное изображение сердца, определить скорость кровотока и давление в различных его отделах, определить направление и турбулентный характер кровотока. Эхо-КГ рекомендуют проводить по показаниям, но не реже одного раза в год. Это исследование необходимо, чтобы обнаружить любые проблемы с сердцем (увеличение размеров, нарушение сократительной функции, поражение клапанов).
Проверка слуха. Необходимо регулярно (два раза в год) проводить проверку слуха, для того чтобы сразу же начать лечение и максимально сохранить возможность учиться и общаться.
Магнитная резонансная томография. МРТ позвоночника должна проводиться ежегодно, с особенным фокусом на областях, в которых может развиваться компрессия спинного мозга, – на шейном, грудном, грудопоясничном отделах. Пациенты с синдромом Хантера должны наблюдаться у хирурга-ортопеда, чтобы контролировать состояние шейного отдела позвоночника. Важно оценивать результаты исследований в динамике, поэтому все снимки следует хранить и предоставлять при каждом следующем исследовании врачам. Компьютерную томографию позвоночника проводят, как правило, перед планируемым оперативным лечением.
Рентгенография. Рентген шейного и грудопоясничного отделов позвоночника в двух проекциях следует проводить каждые один-три года. Это исследование провести технически бывает проще, чем МРТ. Кроме того, рентгенография дает больше информации о строении позвонков.
Симптоматическое лечение. Основная цель симптоматического лечения – скорректировать вызванные заболеванием изменения.
Важно найти баланс между возможностью жить максимально полной жизнью и не допускать осложнений заболевания, связанных с особенностями строения скелета. С одной стороны, не следует чрезмерно ограничивать и опекать пациента, но важно помнить, что некоторые виды физической активности, такие как кувыркание, стойка на голове и ныряние, должны быть полностью исключены из-за нестабильности шейного отдела. Разрешаются легкие прыжки, но нельзя допускать самостоятельных прыжков на обе ноги, потому что система опоры и координации движений у пациентов не совсем развита. Родителям школьников нужно обязательно сообщить об этом учителю физкультуры.
Пациенты с синдромом Хантера должны вести подвижный образ жизни для поддержания функционирования суставов и улучшения общего состояния здоровья. Педиатр или физиотерапевт может посоветовать различные комбинации ежедневных упражнений.
Интенсивная терапия для улучшения подвижности суставов и позвоночника, а также для укрепления спинной и брюшной мускулатуры рекомендована для всех пациентов. Чтобы уменьшить последствия гиперлордоза, необходимо укреплять все группы грудной мускулатуры. При этом нужно проводить терапию, направленную и на развитие пояснично-крестцового отдела. Необходимо следить за тем, чтобы пациент не перенапрягался и не уставал чрезмерно, поэтому рекомендуется тщательно изучить его физическое состояние и соответственно проводить терапию.
Родителям рекомендуется проводить такие занятия дома, сочетая активные и пассивные упражнения. Комплекс занятий должен включать:
Расслабляющий и подводный массажи оказывают весьма благоприятное действие, особенно для пожилых пациентов.
Отдельного внимания требуют деформированные ступни и кисти. Чтобы поддерживать подвижность ступней, необходимо проводить гимнастику, лучше всего дома или во время игр. Для снятия чрезмерного мышечного напряжения необходимы ортопедическая обувь, стельки и вкладыши, которые выполняют поддерживающую функцию, в некоторых случаях ортезы. Ванночки, массаж ног также необходимы.
Важно выполнять упражнения на растяжку мышц задней поверхности бедра и голени.
Для улучшения мелкой моторики кистей рук рекомендована интенсивная гимнастика для пальцев и ладошек, которую родители могут проводить дома. Лучше всего ввести ее в повседневные домашние ритуалы, например во время еды за столом. Игры с участием ладоней и пальцев очень по душе детям, но во время упражнений на растяжение могут появиться жалобы на боль и неприятные симптомы. В данном случае хорошо помогают теплые ванночки для рук, подушечки с прогретыми зернами, мхом или торфом, которые пациент держит в руках во время игр.
После интенсивных занятий электротерапия, ручной массаж, водный массаж, терапия лечебной грязью, занятия на водных тренажерах снимают боль и приносят облегчение.
При проведении всех активных видов терапии следует обращать особое внимание на ритм дыхания и делать достаточное количество перерывов для отдыха и восстановления дыхания.
Существуют различные мнения о необходимости хирургического вмешательства. Но оперативное вмешательство несет определенные риски, и проводить его следует в случаях острой необходимости.
Одну из больших сложностей при МПС представляет проведение анестезии. Интубация у людей с МПС требует определенного навыка и должна выполняться опытным врачом. Нестабильность шейного отдела позвоночника у пациентов с МПС увеличивает риск травматического повреждения, в том числе шейного отдела спинного мозга, при введении анестезии, так как многие анестезиологические пособия связаны с максимальным разгибанием шеи. В этом случае нужно принимать специальные меры предосторожности. Если пациент попал в критическом состоянии в больницу, необходимо сообщить анестезиологу, что возможны проблемы с шеей и интубацией. Дыхательные пути, как правило, сужены, поэтому может потребоваться эндотрахеальная трубка меньшего диаметра. Сама установка такой трубки – очень трудный процесс, и, возможно, потребуется использование гибкого бронхоскопа, чтобы сделать это аккуратно.
Нестабильность шейного отдела позвоночника корректируется с помощью операции (шейный спондилодез). С помощью костных фрагментов или искусственных материалов формируется опора, объединяющая два верхних позвонка и основание черепа.
Нейросенсорная и кондуктивная тугоухость в большинстве случаев может компенсироваться подбором слуховых аппаратов (слуховые импланты среднего уха).
В некоторых случаях может потребоваться хирургическая операция для замены поврежденных клапанов.
Важно, чтобы осуществлялся хороший уход за зубами, так как разрушенные зубы причиняют сильный дискомфорт и являются очагами инфекции. Необходимо регулярно чистить зубы, использовать растворы для полоскания. Но даже при самой тщательной заботе о зубах могут развиваться воспалительные процессы. Раздражительность, плач и беспокойство иногда могут быть единственными симптомами проблем с зубами.
Перед оперативным лечением зубов пациентам, у которых уже диагностировано поражение клапанов сердца, необходим профилактический прием антибиотиков перед и после лечения. Это вызвано тем, что некоторые бактерии из ротовой полости могут проникнуть в кровоток и вызвать инфекционный процесс на пораженном клапане.
Если необходимо удаление зуба под анестезией, это должно быть сделано в больнице, под наблюдением опытного анестезиолога и зубного врача, а не в стоматологической поликлинике.
Лечение банальной ОРВИ у пациентов с МПС лучше также проводить под пристальным вниманием врача. Следует помнить об особенностях применения стандартных препаратов у этой группы больных. Например, такие лекарства, как антигистаминные препараты, могут сушить слизистую, делая ее толще, а противоотечные или сосудосуживающие средства могут повысить кровяное давление и сузить кровеносные сосуды, что нежелательно при МПС.
Из-за особенностей строения позвоночника и грудной клетки пациентам с синдромом Хантера сложнее справиться с инфекцией, если она затрагивает легкие, поэтому врачи даже при незначительной инфекции могут назначать антибиотики.
Чтобы нормализовать циркуляцию воздуха в легких, рекомендуется проводить игры с мыльными пузырями, ватой, соломинками для напитков, бумажными пакетами и другими предметами, требующими активизации работы дыхательной системы. Возможны игры с воздушными шарами или мячами. Для детей постарше или подростков следует разработать зарядку на растяжение мускулов грудной клетки, которую родители смогут проводить самостоятельно.
Пассивные упражнения для грудной клетки применяются для больных с острыми инфекциями дыхательных путей или пациентов, которые не могут самостоятельно двигаться. Упражнения помогают более эффективному отделению слизи. К ним относятся потягивания, растяжения, потряхивания, массаж и вибрации.
Специальная диета не сможет предотвратить накопления ГАГ, так как они синтезируются в клетках, а не поступают с пищей. Поэтому ограничения в диете у пациентов с МПС не нужны, они должны питаться обычно в соответствии с возрастными потребностями.
Для МПС II типа разработана специальная ферментная заместительная терапия – препарат «Идурсульфаза» (ЭЛАПРАЗА®). Пациенту еженедельно внутривенно вводят недостающий фермент в стандартной дозировке (0,5 мг/кг). В самой процедуре внутривенного введения фермента нет ничего сложного, и при определенном навыке это можно проводить в любой больнице. Также в нашей стране зарегистрирован еще один препарат для лечения болезни Хантера – «Индурсульфаза бета» (Хантераза®). Какой именно препарат назначать пациенту, решает врач.
Эффект от терапии во многом зависит от того, когда было начато лечение. Вместе с врачом необходимо перед началом ферментной заместительной терапии обсудить все ее возможные риски, побочные эффекты и, главное, ожидания от лечения.
Введение фермента не позволяет вылечить заболевание, цель терапии – замедлить прогрессию болезни. Важно понимать, что те деформации, которые уже сформировались, не могут быть исправлены с помощью этой терапии, и поэтому инфузионная терапия не заменит необходимых хирургических вмешательств.
В мире сейчас разрабатывают методы по введению препарата интратекально (спинномозговую жидкость), чтобы фермент смог проникать к клеткам нервной системы и помогать справляться с неврологическими проявлениями болезни.
Трансплантация костного мозга/гемопоэтических стволовых клеток
В лечении МПС II типа применялась трансплантация костного мозга (ТКМ). К сожалению, первые опыты были неудачными, поэтому ТКМ долгое время не получала широкого применения. В некоторых странах ТКМ применяется для лечения пациентов с МПС II типа, при этом есть исследования, где врачам удавалось добиться хороших результатов в виде стабилиза-ции болезни и уменьшения клинических проявлений. Нельзя не отметить, что сама процедура проведения трансплантации несет довольно высокий риск для пациента и является тяжелым испытанием как для самого ребенка, так и для его семьи. Нередко развиваются тяжелые осложнения, вызванные отторжением трансплантанта организмом больного.
Генотерапия
В ноябре 2017 года редактирование генов впервые было применено при синдроме Хантера. 44-летнему пациенту, страдающему этим заболеванием, ввели терапевтическую вирусную конструкцию, содержащую ген идуронат-2-сульфатазы (IDS). По этой технологии вирус проникает в клетки печени, и затем при участии нуклеаз, узнающих с помощью цинковых пальцев высокоспецифичные последовательности, производится надрез, и ген IDS встраивается рядом с промотором гена альбумина. Промотор очень сильный, благодаря чему идуронат-2-сульфатаза активно синтезируется в клетках. Предполагают, что новый ген может работать в организме длительно и пациент больше не будет нуждаться в проведении ферментной заместительной терапии.

Отдых
Заботиться о ребенке с тяжелым заболеванием – очень трудная задача. Родители тоже нуждаются в полноценном отдыхе, а это не всегда получается. Если в семье растут и другие малыши, они также требуют внимания родителей. Многие родители обращаются за помощью к волонтерам или социальным работникам. Если в вашем городе существует такого рода поддержка, обязательно воспользуйтесь ею.
Людям с мягкой формой заболевания необходимо научиться быть независимыми от своих семей. Не давайте ребенку и подростку замкнуться в себе. Ему нужны друзья, общение и навыки самостоятельной жизни.
Половая зрелость и брак
Подростки с легкой формой синдрома Хантера проходят нормальные стадии полового созревания. У таких пациентов могут быть дети. Все дочери мужчины с синдромом Хантера будут носительницами заболевания, но его сыновья будут подвержены заболеванию только в случае, если мать является носительницей.
Где в России занимаются диагностикой и лечением?
ФГАУ «НМИЦ здоровья детей» Минздрава России
119991, Москва, Ломоносовский просп., 2, стр. 1. Тел. 8 (495) 967-14-20.
Факс: 8 (495) 134-70-01. www.nczd.ru
НИКИ педиатрии имени академика Ю. Е. Вельтищева ФГАОУ ВО РНИМУ имени Н. И. Пирогова Минздрава России
125412, Москва, ул. Талдомская, 2. Тел.: 8 (495) 483-72-50, 8 (925) 565-11-49.
E-mаil – niki@pedklin.ru. www.pedklin.ru
РДКБ ФГАОУ ВО РНИМУ имени Н. И. Пирогова МЗ России
117997, Москва, Ленинский просп., 117. Тел.: +7 (495) 936-90-09, 434-10-00 (справочная).
Факс: +7 (495) 935-61-18. Е-mail – clinika@rdkb.ru
ФГБНУ «Медико-генетический научный центр имени академика Н. П. Бочкова»
115478, Москва, ул. Москворечье, 1. Тел.: (499) 324-87-72; 324-18-65; 324-31-57.
ФГБУ «Национальный медицинский исследовательский центр имени В. А. Алмазова» Министерства здравоохранения Российской Федерации
197341, Санкт-Петербург, ул. Аккуратова, 2. Тел. 8 (812) 702-37-32.
E-mail – pr@almazovcentre.ru. www.almazovcentre.ru
ГБОУ «Санкт-Петербургский государственный педиатрический медицинский университет»
194100, Санкт-Петербург, Литовская ул., 2. Тел. +7 (812) 542-93-57.
E-mail – klinika.spb@gmail.com. www.gpma.ru
ФГБНУ «Томский национальный исследовательский медицинский центр Российской академии наук»
Тел./факс: (3822) 53-56-83. E-mail – clinic@medgenetics.ru. www.medgenetics.ru
ФГБУ «Научно-исследовательский детский ортопедический институт имени Г. И. Турнера» Министерства здравоохранения Российской Федерации
196603, Санкт-Петербург, Пушкин, Парковая ул., 64−68; 197136, Санкт-Петербург, ул. Лахтинская, 12, литер А (КДЦ). Тел.: (812) 318-54-54 (КДО), 451-57-59 (отдел госпитализации).
E-mail – hospital@rosturner.ru. www.rosturner.ru
ФГБУ «Российский научный центр “Восстановительная травматология и ортопедия” имени академика Г. А. Илизарова» Министерства здравоохранения РФ
640014, Россия, Курган, ул. М. Ульяновой, 6. Тел.: (3522) 45-41-71; 45-30-80.
Факс: 8 (3522) 45-40-60. www.ilizarov.ru
ФГБУ «Центральный научно-исследовательский институт травматологии и ортопедии имени Н. Н. Приорова» Министерства здравоохранения РФ
127299, Москва, ул. Приорова, 10. Тел.: +7 (499) 153-80-81; (495) 708-80-28.
ГБУЗ «Морозовская детская клиническая больница» департамента здравоохранения г. Москвы
1119049, Москва, 4-й Добрынинский пер., 1/9. Тел.: +7 (495) 959-88-00 (регистратура), 959-88-03 (КЦ).
E-mail – info@mdgkb.mosgorzdrav.ru. www.mdgkb.pro
Узнать больше
В мире есть много организаций, которые могут помочь вам найти ответы на любые другие вопросы, связанные с мукополисахаридозами:
Международная организация по мукополисахаридозам (www.mpssociety.org);
Международный портал по редким болезням (www.orpha.net);
EURORDIS – европейская организация, объединяющая пациентов с разными редкими заболеваниями (www.eurordis.org).
Общественные организации и фонды России
БМПС II типа входит в перечень заболеваний, лечение которых проводится за счет средств федерального бюджета. Помочь пациентам получить лечение, повысить информированность общества о редких болезнях, а также добиваться продвижения законодательных инициатив в области орфанных заболеваний могут общественные организации (МБОО «Хантер-синдром» и другие).
Всероссийское общество редких (орфанных) заболеваний имеет в своей структуре группу по редким заболеваниям скелета. На сайте организации можно более подробно ознакомиться с деятельностью общества, написать письмо, прочитать журнал по редким болезням – www.rare-diseases.ru.
Помощь семьи
Конечно, многое зависит от врача, сколько он знает про ваше заболевание, как правильно он назначил лечение и как хорошо он объяснил вам принципы терапии. Но не забывайте: от семьи зависит успех лечения не в меньшей степени. Нужно соблюдать рекомендации, ни при каких условиях не терять надежду и самому стать экспертом в своем заболевании. Читайте литературу, общайтесь с семьями, не стесняйтесь задавать вопросы, и, даже если вы не победите болезнь полностью, изменить жизнь к лучшему, сделать родного вам человека счастливым – в ваших силах!
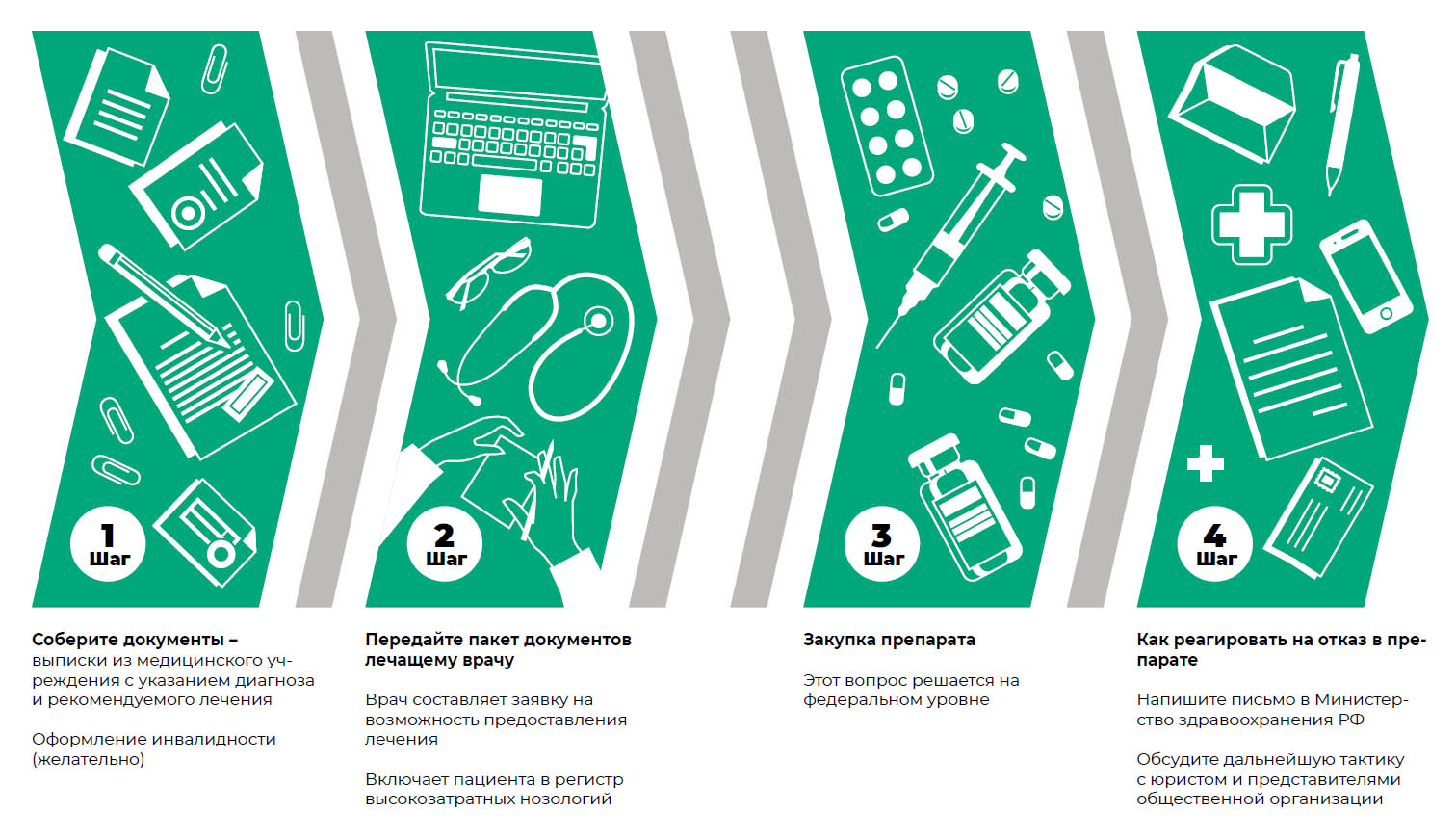
Что делать, когда диагноз установлен
Шаг 1. Собрать документы:
- Выписки из медицинского учреждения, с указанием диагноза, рекомендуемого лечения.
- Оформление инвалидности
Шаг 2:
- Передача пакета документов лечащему врачу.
- Проведение врачебной комиссии по месту жительства в заключении которой должно быть подтверждена необходимость назначения ферментной заместительной терапии.
Шаг 3:
Обратиться с приложением пакета документов в органы здравоохранения региона для решения вопроса о закупки препарата
Шаг 4:
Обратиться в общественную организацию, приложить письма в органы здравоохранения, медицинские документы с просьбой помочь в лекарственном обеспечении пациента
Шаг 5:
Если вы получили отказ, то следует написать письмо в министерство здравоохранения РФ, обсуждать дальнейшие действия с представителями общественной организации